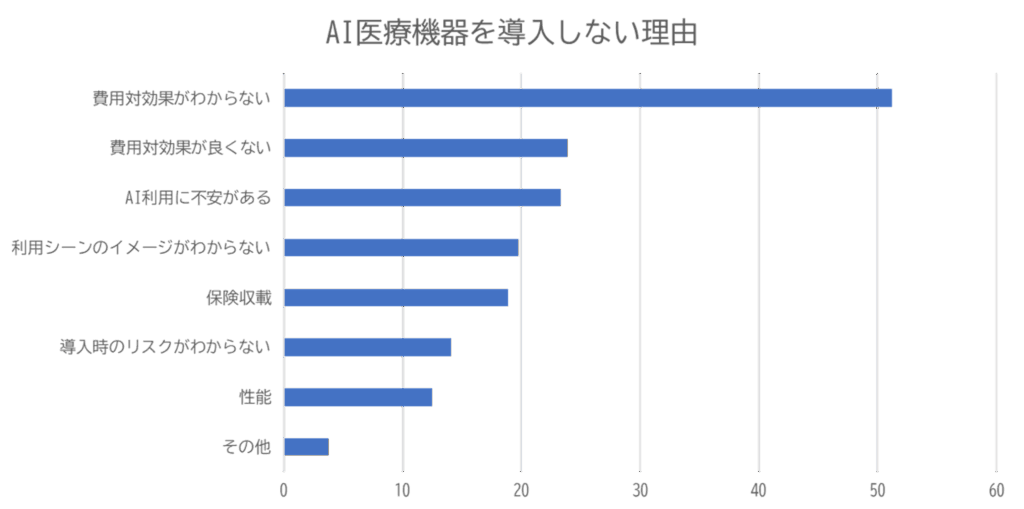
厚生労働省「医療施設動態調査(令和7年8月末概数)」によると、全国の一般診療所は10万施設を超えています。一方で、日経リサーチが2025年、医療機関の購買関与者2,165人を対象に実施した調査では、72%の医療機関が「AI医療機器をいずれも導入していない」と回答しました。
「クリニック AI導入」と検索すると、多くの記事がヒットします。しかし、そのほとんどはAIツールベンダー、SIer、コンサルティング会社が発信しているものです。自社の製品やサービスへの誘導を前提とした情報が大半であり、クリニック院長が「自院にAIが本当に必要なのか」「どのツールが適切なのか」を中立的に判断できる材料は、驚くほど少ないのが実情です。
本記事では、厚生労働省の調査データ、市場調査レポート、公的ガイドラインなどの一次情報に基づき、クリニックにおけるAI導入の費用構造・効果・リスク・補助金・選び方を、ベンダーの立場から切り離して解説します。Aixisは、AIツールの購入者側のみから収益を得る完全中立の第三者AI検証・監査組織です。本記事にはベンダーからの広告収入や紹介報酬は一切含まれていません。
なぜ今、クリニックに「AI導入」の圧力がかかっているのか
「AIを導入しましょう」という声が医療業界で急速に大きくなっています。しかし、その背景にある構造的な力学を理解しないまま導入に踏み切れば、費用だけが先行し、現場の改善につながらないリスクがあります。まず、クリニックにAI導入の圧力がかかっている3つの構造的要因を整理します。
構造的な3つの圧力 ── 人口動態・制度変更・競争環境
1つ目は人口動態の圧力です。国立社会保障・人口問題研究所の推計によると、2030年には65歳以上の高齢者が総人口の31.2%を占めるとされています。団塊の世代が後期高齢者となる「2025年問題」はすでに現実のものとなり、医療需要は増加の一途をたどる一方で、労働力人口は減少し続けています。クリニックにおいても、限られたスタッフで増大する患者ニーズに対応しなければならないという状況が常態化しつつあります。
2つ目は制度の圧力です。2024年4月から、診療に従事する勤務医にも時間外・休日労働時間の上限規制が適用されました。A水準と呼ばれる原則的な上限は年960時間であり、これを超える時間外労働をさせた場合、労働基準法に基づき6ヶ月以下の懲役または30万円以下の罰金が科される可能性があります。この規制はクリニックに勤務する医師にも適用されます。「医師が長時間働くことで回っていた」という経営モデルは、制度的に維持できなくなっているのです。
3つ目は競争環境の圧力です。厚生労働省の「医療施設動態調査」に基づく集計によると、2022年10月から2023年9月の1年間で新規開設された無床診療所は5,392施設でした。一方、同期間に廃止された無床診療所は4,949施設に上ります。開業と廃業がほぼ同数で推移する「入れ替わりの時代」に入っており、特に都市部ではクリニック同士の競争が激化しています。こうした環境下で、業務効率化やサービス品質の向上を実現するDX対応が、経営上の差別化要因として重みを増しています。
診療報酬がDXを「強制」する ── 医療DX推進体制整備加算
構造的な圧力に加えて、診療報酬制度の側からもDX対応への誘導が始まっています。2024年6月の診療報酬改定では「医療DX推進体制整備加算」が新設されました。電子カルテの導入、オンライン資格確認の活用、電子処方箋への対応などが算定要件として定められており、クリニックにおいてもデジタル基盤の整備が事実上の要件となりつつあります。
政府は「医療DX令和ビジョン2030」を掲げ、2030年をターゲットに全国規模の医療情報連携基盤の構築を進めています。富士経済の調査では、医療・ヘルスケア・製薬DX関連の国内市場規模は2025年時点で7,818億円が見込まれており、2030年には1兆円を突破すると予測されています。AI導入そのものが現時点で診療報酬の直接的な加算要件になっているわけではありませんが、AIを効果的に活用するための前提条件であるデジタル環境の整備は、診療報酬を通じて半ば「強制」されている状態です。
「AI導入ブーム」の実態 ── 情報の大半はベンダー発
こうした背景もあり、「クリニック AI導入」「医療AI」に関する情報は急増しています。しかし、ここで注意が必要です。
Googleで「クリニック AI導入」と検索した際に上位に表示される記事を確認すると、その大半がAIツールベンダー、RPA事業者、クリニック向けSaaS企業、コンサルティング会社によって発信されています。これらの記事には共通する構造的な特徴があります。自社製品またはサービスへの誘導がゴールになっている、引用されている事例の多くが大学病院や大規模病院のもので、クリニック単独での再現性が検証されていない、費用の詳細やROI(投資対効果)の定量分析が欠けている、そして失敗事例や導入後の撤退判断について触れていない、という点です。
この情報の非対称性が、「なんとなく良さそうだから導入してみた」→「思ったほど効果が出ない」→「月額費用だけ払い続ける」→「結局放置する」というサイクルを生み出しています。
AI導入を成功させるためには、まずこの情報環境そのものを正しく認識する必要があります。
クリニックで実際に使われているAIツール ── 用途別マッピング
AI導入を検討する前に、そもそもクリニックにおけるAI活用にはどのような選択肢があるのかを正確に把握しておく必要があります。「AI」という言葉は広義に使われがちですが、クリニック経営に関わるAIは、その用途と成熟度によって大きく5つの領域に分類できます。
業務領域×AI活用マトリクス
第1の領域は、受付・電話対応です。 診療時間中の電話対応は、多くのクリニックで最大のボトルネックとなっています。この領域では、AIが患者からの電話を自動で受け取り、予約受付や診療時間の案内を対話形式で行うサービスが実用段階に入っています。24時間365日の受付体制が構築できるため、診療時間外の取りこぼし防止にも効果があります。
第2の領域は、問診・トリアージです。 患者が来院前にWeb上で症状を入力し、AIが問診内容を整理して医師に提供するシステムが普及しつつあります。ユビーAI問診に代表されるこの領域は、医師の問診時間の短縮と、より精度の高い事前情報の取得を可能にします。電子カルテとの連携により、カルテの事前準備が隙間時間でできるようになったという報告もあります。
第3の領域は、診療記録・文書作成です。 診察中の音声を自動で文字起こしし、SOAP形式のカルテに変換するAIが登場しています。紹介状の要約や退院サマリーの作成といった文書作成業務にも生成AIが活用され始めており、東北大学病院では日本語大規模言語モデルの活用により医療文書の作成時間を47%削減したという報告があります。クリニック向けにも、月額無料で利用できるプラットフォーム型のサービスが出てきています。
第4の領域は、画像診断支援です。 日経リサーチの調査で導入率10%と最も高かった分野です。内視鏡AIでは国立がん研究センターが98%の病変発見率を達成したほか、AI搭載カメラで喉を撮影してインフルエンザを判定する検査機器(nodoca等)が一部のクリニックで導入されています。ただし、この領域は診療科によって適用範囲が大きく異なるため、全てのクリニックに共通して推奨できるものではありません。
第5の領域は、経営分析・マーケティングです。 患者動向の分析、レセプトデータの解析、地域ニーズの予測などにAIを活用する動きがありますが、クリニック規模での実用化はまだ黎明期にあります。
クリニック規模別の現実的な導入優先度
全てのAIを一度に導入することは、予算的にも運用体制的にも非現実的です。クリニックの規模に応じた優先度の考え方を整理します。
医師1名・スタッフ3〜5名の小規模クリニックの場合、最も費用対効果が高いのは受付AI(AI電話応答)と問診AIの組み合わせです。電話対応の自動化による受付スタッフの負担軽減と、Web問診による医師の診察前準備の効率化は、少人数体制のクリニックにおいて即効性のある改善につながる可能性があります。
医師2〜3名・スタッフ10名前後の中規模クリニックでは、文書作成AI(音声→カルテ変換)と問診AIの組み合わせが検討に値します。医師の事務作業時間の削減は、診療に充てられる時間の増加に直結し、患者数の増加にも対応しやすくなります。
皮膚科・眼科・内視鏡クリニックなどの専門特化型では、画像診断支援AIが診療品質の差別化要因となりえます。ただし、画像診断AIの多くはSaMD(プログラム医療機器)として薬機法の規制対象となるため、導入にあたっては承認状況の確認が不可欠です。
「生成AI = AI導入」ではない ── よくある誤解の整理
AI導入を検討する際に、よくある誤解を整理しておく必要があります。
まず、「ChatGPTを業務に使っている = AI導入完了」ではありません。ChatGPTのような汎用的な大規模言語モデル(LLM)を日常業務に活用することは有益ですが、それは医療AIの導入とは本質的に異なります。
医療AIプラットフォーム技術研究組合が2025年7月に公開した「医療・ヘルスケア分野における生成AI利用ガイドライン(第2版)」では、生成AIが確率に基づいてコンテンツを生成するものであり、「意味を真に理解して作成しているわけではない」ことが明記されています。医療現場で生成AIを利用する場合は、単なる便利ツールとしてではなく、安全性の確保、データの透明性、個人情報保護などの方針に沿って設計・導入を進めることが求められます。
また、薬機法上の規制対象となるSaMD(プログラム医療機器)と、規制対象外の汎用AIツールの区別も重要です。SaMDは、疾病の診断、治療、予防を目的とするソフトウェアであり、医療機器としての承認が必要です。2025年時点で米国FDAは950以上のAI/ML搭載医療機器を承認していますが、日本での承認状況とは必ずしも一致しません。導入を検討しているAIツールが、日本の薬機法上どのような位置づけにあるのかを確認することは、クリニック院長の責任として不可欠です。
AI導入の費用構造 ── クリニック規模別のリアルな数字
AI導入を検討する際に、最も判断を難しくしているのが費用の不透明さです。多くのベンダーは「お問い合わせください」「個別見積り」としか表示しておらず、検討段階で全体像を把握することが困難になっています。ここでは、公開情報と複数のベンダー情報を横断的に整理し、クリニック経営者が事前に把握しておくべき費用構造を可能な限り明らかにします。
費用構造を分解する ── 見えるコスト vs 見えないコスト
AI導入の費用を考える際に、ベンダーが提示する「初期費用」と「月額利用料」だけを見て判断するのは危険です。実際には、それ以外にも多くの費用が発生します。
見えるコストは比較的わかりやすいものです。ライセンス費用、初期設定・導入費用、月額または年額のサブスクリプション費用がこれにあたります。
問題は見えないコストです。クリニック経営者が見積り段階で見落としやすい項目として、以下のものがあります。
既存システムとの連携開発費は、特に電子カルテとの接続において無視できないコストです。クラウド型の電子カルテであればAPI連携が比較的容易な場合もありますが、オンプレミス型でAPIが非公開のカルテシステムでは、個別のカスタマイズ開発が必要になることがあります。この費用は数十万円から数百万円に及ぶ場合もあり、ベンダーの初期見積りに含まれていないケースが少なくありません。
スタッフの研修・習熟コストも見落とされがちです。AIツールの操作方法を習得するための研修時間、研修期間中の人件費、そして通常業務と並行してAIに慣れるまでの生産性低下期間を金銭換算すると、無視できない金額になります。
運用中のメンテナンスコストも重要です。AI問診システムであれば問診項目のチューニング、音声カルテAIであればプロンプトの調整、画像診断AIであればアップデートへの対応など、導入後も継続的にリソースを投入する必要があります。
データ移行費用は、既存のシステムから新しいAIツールに乗り換える場合、または既存のデータをAIツールに統合する場合に発生します。
用途別の費用相場感
以下に、ベンダーの公開情報および事例データから推計した、クリニック向けAIツールの費用相場を用途別に整理します。ただし、これらはあくまで概算であり、実際の費用はクリニックの規模、既存システム環境、契約条件によって大きく変動します。必ず個別の見積りを取得したうえで判断してください。
AI電話応答は、初期費用が0〜30万円程度、月額費用が2〜5万円程度が目安です。クラウド型のサービスが主流で、導入のハードルは比較的低い領域です。ただし、対話シナリオのカスタマイズやCRM連携の有無によって費用は上振れします。
AI問診システムは、初期費用が0〜50万円程度、月額費用が3〜10万円程度です。電子カルテとの連携機能の有無が費用に大きく影響します。連携なしの単体利用であれば安価に始められますが、カルテ連携まで含めると費用が跳ね上がるケースがあります。
音声カルテ入力AI(音声→SOAP変換)は、初期費用が0〜20万円程度、月額費用が1〜5万円程度です。近年、月額無料で提供されるプラットフォーム型のサービスも登場しており、クレジットカード決済手数料のみで利用できるモデルも出てきています。ただし、無料モデルの場合は別の形で収益化されている(決済手数料、データ利活用など)可能性があるため、利用規約の確認が必要です。
画像診断支援AIは、初期費用が50〜300万円程度、月額費用が5〜15万円程度と幅が広い領域です。対象となる診療科、画像の種類(内視鏡、X線、CT等)、そしてSaMDとしての承認ステータスによって費用が大きく異なります。ものづくり補助金等を活用して導入するケースも増えています。
経営分析AI(レセプト分析・患者動向予測)は、初期費用が10〜100万円程度、月額費用が3〜10万円程度です。レセプトデータのボリュームや分析の粒度によって費用が変動します。
どの業界にも当てはめることのできる、AI導入の全体的な費用相場については、こちらの記事で詳しく解説しています。
補助金で「実質半額」は本当か? ── 使える制度と落とし穴
AI導入にあたって活用できる補助金制度は複数存在します。ただし、「補助金で実質半額」というキャッチコピーを額面通りに受け取ることにはリスクが伴います。主要な制度を整理したうえで、見落とされがちな注意点を指摘します。
デジタル化・AI導入補助金(旧IT導入補助金)2026は、中小企業向けにクラウドサービスや業務系SaaS導入を支援する制度で、医療法人も対象に含まれます。電子問診システムやAIチャットボットなどが対象となり、補助上限は450万円です。ただし、この補助金を申請するためには「認定IT導入支援事業者」との共同申請が必須であり、どの事業者と組むかが採択の成否を大きく左右します。
ものづくり補助金は、画像診断支援AIなどの高額なシステム導入に適用しやすい制度です。補助上限は1,250万円、補助率は最大3/4となっています。放射線科の負荷軽減や診断精度向上を目的としたプロジェクトでの採択事例が増えています。
東京都AI活用促進事業は、地域限定ではありますが、最大1,000万円という大型の補助が可能な制度です。コンサルティング費用までカバーする手厚さが特徴ですが、東京都内の医療機関に限定されるため、他地域との格差が生じる構造になっています。
ここで注意すべき落とし穴があります。
第一に、認定IT導入支援事業者は中立ではないという点です。認定事業者は、自社が取り扱うAIツールを推奨するインセンティブを持っています。事業者が提案するツールが自院の課題に最適かどうかは、別途の検証が必要です。
第二に、補助金の採択は保証されていないという点です。申請書類の作成に相当の工数がかかるうえ、不採択の場合はその工数が無駄になります。補助金ありきで導入計画を立てると、不採択時に計画が頓挫するリスクがあります。
第三に、補助金適用後の解約条件です。補助金で導入したツールには、一定期間の利用義務が課される場合があります。「使ってみたが合わなかった」場合に、容易に撤退できない可能性があります。
AI導入に関する補助金の採択率を上げる方法については、こちらの記事で詳しく解説しています。
AI導入の効果 ── 定量データで検証する
「AIを導入すれば業務が劇的に効率化する」という期待は広く共有されていますが、その期待を裏付ける定量データはどの程度あるのでしょうか。公開されている効果測定データを整理したうえで、その数字を「鵜呑み」にすべきでない理由を解説します。
公開されている効果測定データの整理
現時点で公開されている、クリニックまたは医療機関におけるAI導入効果のデータを整理します。
浅川学園台在宅クリニックでは、RPAツール(BizRobo!)を導入し、電子カルテと連携した訪問診療関連書類の自動発行を実現しました。導入前に毎月約13時間かかっていた書類発行業務が約3時間に短縮され、月10時間の休日労働削減につながったと報告されています。さらに、患者ごとの請求書発行業務も自動化したことで、一般的な個人開業の在宅クリニックで対応可能とされる約50人の患者数に対し、約80人の在宅医療にも余裕を持って対応できるようになったとされています。
石巻赤十字病院では、AIを活用した事前問診ツールを導入し、カルテ記入作業や患者への問診のAI自動化により、1回の診察あたり3分の作業時間短縮を達成したと報告されています。
東北大学病院では、日本語大規模言語モデルの活用により、医療文書の作成時間を47%削減したとの報告があります。
IT導入補助金を活用した事例では、電子問診とAIチャットボットを導入した結果、受付業務を月40時間削減し、患者の待ち時間も平均15分短縮したとされています。
効果データを「鵜呑み」にしてはいけない理由
これらの数字は印象的ですが、クリニック院長がこれを根拠にAI導入を決断するのは早計です。以下の理由から、公開されている効果データには構造的な限界があります。
第一に、選択バイアスの問題があります。 ベンダーが公開する導入事例は、当然ながら成功事例だけで構成されています。導入したものの効果が出なかったケース、途中で利用をやめたケース、逆に業務負担が増加したケースは、公開されることがほとんどありません。公開事例だけを見て「導入すれば同じ効果が得られる」と考えるのは、生存バイアスそのものです。
第二に、前提条件の問題があります。 「月13時間が3時間に短縮」「1回あたり3分短縮」といった数字は、特定の前提条件のもとで得られた結果です。その前提条件とは、既存の電子カルテシステムの種類とバージョン、スタッフのITリテラシーの水準、患者の年齢層や診療科目の特性、そして導入を推進した担当者のコミットメントの程度などです。これらの前提条件が自院と異なる場合、同じ効果が再現される保証はありません。
第三に、規模の問題があります。 東北大学病院での47%削減や国立がん研究センターでの98%の病変発見率など、大学病院・大規模病院の事例は技術的に印象的ですが、クリニックとは規模、人員体制、予算、診療範囲が根本的に異なります。大規模病院での成功事例が、医師1〜3名のクリニックにそのまま適用できるとは限りません。
第四に、隠れた工数の問題があります。 効果データが示す「削減された時間」の裏側には、導入にかかった時間、スタッフの研修時間、トラブルシューティングの時間、AIへのフィードバック・チューニングにかかった時間が隠れています。これらの工数を含めた「ネットの効果」は、公開データだけでは判断できません。
クリニックが独自にROIを試算するためのフレームワーク
ベンダー提供の効果データに依存するのではなく、自院の数字を用いて独自にROI(投資対効果)を試算することをお勧めします。以下に簡易的なフレームワークを示します。
まず年間のAI費用の総額を算出します。初期費用(1年目のみ)に加え、月額費用×12ヶ月、連携開発費用、研修費用(内部の人件費含む)を合算します。
次に期待される年間の効果額を算出します。削減される業務時間を金銭換算した金額(時間数 × 担当者の時給相当額)と、業務効率化によって追加で対応可能になる患者数 × 平均診療単価を合計します。
ROIは「年間効果額 ÷ 年間AI費用」で計算できます。この値が1.0を下回る場合、投資回収ができないことを意味します。
ここで重要なのは、ベンダーが提供するROI試算ツールには楽観バイアスが内在している可能性があるということです。ベンダーにとって、ROI試算の結果が「導入すべきではない」と出ることは商業的に望ましくないため、前提条件が楽観的に設定されている場合があります。可能な限り、ベンダーから独立した数字で試算を行うことが重要です。
AI導入における投資対効果を正しく測定する方法については、こちらの記事で詳しく解説しています。
AI導入の規制・ガイドライン ── クリニック院長が知るべき法的枠組み
AI導入を「便利なツールの追加」程度に捉えていると、法的リスクを見落とす可能性があります。医療AIには、薬機法、個人情報保護法、そして医師の働き方改革に関する制度が複層的に関わっており、クリニック院長としてはこれらの枠組みを最低限理解しておく必要があります。
薬機法とAI ── SaMDの承認プロセス
医療AIの中でも、疾病の診断、治療、予防を目的とするものは「プログラム医療機器(SaMD:Software as a Medical Device)」として薬機法の規制対象となります。SaMDに該当するAIを医療行為に用いる場合は、PMDAによる承認を取得している必要があります。
クリニック院長が確認すべきポイントは明確です。導入を検討しているAIツールが、SaMDとして承認を受けているかどうか。承認を受けている場合、その承認範囲(対象疾患、対象画像の種類等)は自院の診療範囲と合致しているか。そして、SaMDに該当しない汎用AIツール(生成AI等)を診療補助に使う場合のリスクを理解しているか。この3点です。
厚生労働省の保健医療分野AI開発加速コンソーシアムでは、AI開発を進めるべき重点6領域として「ゲノム医療」「画像診断支援」「診断・治療支援」「医薬品開発」「介護・認知症」「手術支援」を定めています。このうちクリニックに直接関係するのは主に「画像診断支援」と「診断・治療支援」ですが、これらの領域でAIを活用する場合は、SaMDとしての承認ステータスの確認が必須となります。
個人情報保護法と医療AI ── 患者データの取扱い
医療情報は個人情報保護法上の「要配慮個人情報」に該当します。したがって、患者の医療データをAIツールに入力・送信する場合には、本人からの明示的な同意の取得が原則として必要です。
特にクラウド型のAIツールを利用する場合、患者データがどこに送信され、どのサーバーで処理されるのかという点は重要な確認事項です。データの保管先が国内なのか海外なのか、AIの学習にデータが利用される可能性があるのか、データの削除要請にどのように対応するのか、といった点を利用規約レベルで確認する必要があります。
厚生労働省は「医療デジタルデータのAI研究開発等への利活用に係るガイドライン」を策定しており、仮名加工情報の作成手順やその運用に関する基準を示しています。また、医療AIプラットフォーム技術研究組合の「生成AI利用ガイドライン(第2版)」では、医療現場での生成AI利用に伴うリスクと対策が体系的にまとめられています。これらのガイドラインに準拠した運用体制を整備することが、クリニックにとっての最低限のコンプライアンス対応といえます。
2024年施行の医師時間外労働上限とAI導入の関係
前述のとおり、2024年4月から勤務医への時間外労働上限規制が施行されました。厚生労働省の「令和4年 医師の勤務実態」調査によると、時間外・休日労働が年960時間を超える医師は全体の21.2%に上っており、上限規制の遵守は多くの医療機関にとって容易ではない状況です。
このような背景から、「AIを導入すれば時短が実現できる」という文脈でAI導入が推奨されるケースが増えています。確かに、AI問診やカルテ作成支援AIが事務作業時間を削減し、医師が診療に集中できる時間を創出する効果は期待できます。
しかし、「AI導入 = 自動的に時短」ではありません。導入初期には、AIのセットアップ、スタッフ研修、既存ワークフローの変更に相当の時間を要します。この移行期間のコストを考慮せずに「AIで時短」と結論づけるのは短絡的です。AI導入による時短効果を実現するためには、導入プロセス全体を通じた実効性の評価が不可欠です。
失敗パターンから学ぶ ── クリニックAI導入の5つの落とし穴
AIツールベンダーの記事やセミナーでは、成功事例ばかりが紹介されます。しかし、現実には少なからぬクリニックがAI導入で苦い経験をしています。ここでは、構造的に発生しやすい5つの失敗パターンを整理します。これらのパターンを事前に認識しておくことで、同じ轍を踏むリスクを大幅に低減できます。
落とし穴①:「目的なき導入」── 課題特定なしにツール先行で選ぶ
最も多い失敗パターンは、「何を解決したいのか」が曖昧なままAIツールを導入してしまうケースです。「展示会でデモを見て良さそうだった」「知り合いのクリニックが入れたと聞いた」「ベンダーの営業が来たのでとりあえず話を聞いた」といった動機で導入が始まり、明確な課題設定がないまま進んでしまうことがあります。
この場合、導入後に「何に使えばいいのかわからない」「期待していた効果と違う」という事態に陥ります。AIツールは「何でもできる魔法の箱」ではなく、特定の業務課題を解決するための手段です。解決すべき課題が特定されていなければ、どれほど優れたAIツールであっても効果は発揮できません。
落とし穴②:「ベンダー比較なき導入」── 営業トークで即決する
クリニックの院長は、日々の診療業務で多忙を極めています。複数のベンダーからデモを受け、仕様を比較し、見積りを精査する時間を確保すること自体が難しいのが現実です。その結果、最初にコンタクトしたベンダーの提案をそのまま受け入れてしまうケースが少なくありません。
しかし、同じ用途のAIツールであっても、ベンダーによって機能、価格体系、電子カルテとの互換性、サポート体制、解約条件は大きく異なります。1社だけの情報で判断することは、比較優位を確認しないまま契約を結ぶことを意味します。
また、補助金の申請において「認定導入支援事業者」が推奨するツールが、必ずしも自院にとっての最適解であるとは限りません。認定事業者は自社が取り扱う製品を提案するのが通常であり、市場全体の中から最適なツールを選定する動機を持っていない可能性があります。
落とし穴③:「既存システム非互換」── 電子カルテとの連携不備
AIツールの効果を最大化するためには、既存の電子カルテとのシームレスな連携が不可欠です。しかし、電子カルテの種類やバージョンによっては、AIツールとの連携が技術的に困難、あるいは不可能な場合があります。
特にオンプレミス型の電子カルテでAPIが公開されていない場合、AIツールとの自動連携ができず、手動での転記や二重入力が発生します。これは、AI導入によって削減されるはずだった業務時間を、別の形で増加させてしまう結果を招きます。
導入前に必ず確認すべきことは、自院の電子カルテの種類・バージョン・API対応状況と、導入予定のAIツールの連携実績です。「連携可能」と営業担当者が口頭で述べても、実際の連携にはカスタマイズ開発が必要で、追加費用が発生するケースもあります。
落とし穴④:「スタッフ不在の導入」── 院長だけが理解して現場が使えない
AI導入の意思決定は多くの場合、院長がトップダウンで行います。しかし、実際にAIツールを日常業務で使用するのは受付スタッフ、看護師、医療事務です。院長だけがツールの機能を理解していても、現場のスタッフが「使い方がわからない」「今までのやり方の方が早い」と感じれば、ツールは活用されないまま放置されます。
AIツールの導入は、単なるシステム導入ではなく、業務フローの変更を伴う組織変革です。スタッフへの事前説明、研修の実施、そして「AIが仕事を奪うのではなく、負担を軽減するためのものである」という目的の共有がなければ、現場の抵抗を招きます。
特に重要なのは、AIが担う範囲と人が担う範囲を明確に切り分けることです。全てをAIに任せるのではなく、AIで対応できる定型的な業務は自動化し、症状の相談や判断が必要なケースなど人の判断が不可欠な場面はスタッフが対応するという役割分担を、導入前に設計しておく必要があります。
落とし穴⑤:「効果検証なき継続」── 惰性でサブスクを払い続ける
5つ目の落とし穴は、導入後に発生します。多くのクリニックでは、AIツールを導入した後に定量的な効果測定を実施していません。「なんとなく便利になった気がする」「スタッフも特に文句は言っていない」程度の感覚的な評価にとどまり、実際に業務時間が何時間削減されたのか、患者対応件数が何件増えたのか、ROIがどうなっているのかを把握していないケースが大半です。
その結果、月額3万円、5万円、10万円のサブスクリプション費用が毎月自動で引き落とされ続けます。年間で換算すれば数十万円から百万円を超える金額です。効果が検証されないまま支払いだけが継続する状態は、経営資源の無駄遣いに他なりません。
さらに問題なのは、効果検証をしていないために「撤退すべきタイミング」が判断できないことです。「一度導入したのだから使い続けないともったいない」というサンクコストの罠に陥り、本来であれば別のツールへの切り替えや、AIではなく人的対応の強化の方が適切であるにもかかわらず、現状維持を続けてしまいます。
AI導入を成功させるための5ステップ
ここまでの分析を踏まえ、クリニックがAI導入を成功させるための実践的な5つのステップを整理します。このステップは「小さく始めて、検証しながら広げる」という原則に基づいています。
ステップ1:業務の「ペインポイント」を定量化する
AI導入を検討する前に、まず自院の業務上の課題を定量的に把握することが出発点です。「忙しい」「大変」という定性的な感覚ではなく、具体的な数字で現状を可視化します。
具体的には、2週間程度の期間を設けて、業務別に「誰が」「何に」「月あたり何時間」費やしているかを記録します。電話対応、受付業務、問診、カルテ作成、文書作成、レセプト処理、スケジュール管理など、主要な業務カテゴリごとに所要時間を計測し、最もコストのかかっている業務のトップ3を特定します。
この「業務の可視化」は、AI導入の有無にかかわらず経営改善に有用ですが、AI導入の文脈では「どの業務にAIを適用すべきか」を判断するための必須の前提情報となります。
ステップ2:複数ベンダーから見積りを取り、比較表を作る
課題が特定できたら、その課題を解決しうるAIツールについて、最低3社以上のベンダーから提案を受けます。1社だけの情報では、価格の妥当性も機能の適切性も判断できません。
比較にあたっては、以下の項目を統一的なフォーマットで整理することをお勧めします。初期費用と月額費用の内訳、自院の電子カルテとの連携実績(同じカルテシステムでの導入事例の有無)、トライアル期間の有無と条件、サポート体制(問い合わせ対応時間、対応チャネル)、契約期間と中途解約条件、そしてデータポータビリティ(解約時にデータを持ち出せるか)の6項目です。
特にデータポータビリティは見落とされやすいポイントです。AIツールを解約した場合、蓄積されたデータ(問診データ、患者対応ログ等)をエクスポートできるのか、それともベンダー側に残るのかは、将来の柔軟性に直結します。
ステップ3:小さく始める(PoC/トライアル)
全科・全業務への一括導入は、リスクが高すぎます。まずは1つの業務領域に限定して、1〜3ヶ月のトライアルから始めることを強くお勧めします。
トライアルを開始する前に、成功・失敗を判断するためのKPI(重要業績指標)を事前に設定しておくことが重要です。KPIの例としては、AI問診であれば「問診所要時間の短縮幅(分/件)」、AI電話であれば「電話応答率」「スタッフの電話対応時間の削減幅」、音声カルテAIであれば「カルテ作成にかかる時間の短縮幅」などが考えられます。
KPIを事前に設定しておくことで、トライアル終了後に「感覚」ではなく「データ」で本導入の可否を判断できます。
ステップ4:スタッフを巻き込む
トライアルの開始前(あるいは遅くとも並行して)、スタッフへの説明と研修を実施します。ここで重要なのは、単に操作方法を教えるだけでなく、「なぜこのAIを導入するのか」「スタッフにとってどのようなメリットがあるのか」を明確に伝えることです。
AIの導入に対しては、「自分の仕事がなくなるのではないか」という不安を感じるスタッフもいます。この不安に対しては、AIが担う範囲と人が担う範囲を明確に示し、「AIはスタッフの仕事を奪うのではなく、面倒な作業を引き受けることで、患者対応や専門的な業務に集中できる環境を作るものである」という位置づけを共有することが効果的です。
可能であれば、スタッフの中から「AI推進担当」を1名任命し、日常的なトラブルシューティングやフィードバックの収集を担当してもらう体制を構築すると、導入の定着率が高まります。
ステップ5:効果を定量測定し、継続/撤退を判断する
トライアル終了後(または本導入から3ヶ月後、6ヶ月後)に、ステップ3で設定したKPIに基づいて定量的な効果測定を実施します。
測定結果に基づき、「継続」「拡大」「縮小」「撤退」のいずれかを判断します。ここで重要なのは、撤退基準を事前に決めておくことです。「ROIが0.8を下回ったら撤退する」「3ヶ月後にKPIが20%以上改善していなければ解約する」といった基準を導入前に設定しておけば、サンクコストの罠に陥ることなく、合理的な判断が可能になります。
効果測定は1回で終わらせるべきではありません。6ヶ月ごと、あるいは少なくとも年1回は定量的な評価を行い、AIツールへの投資が引き続き正当化されるかどうかを継続的に検証する仕組みを整えてください。
「第三者の目」が必要な理由 ── AIツール選定における情報の非対称性
本記事を通じて繰り返し指摘してきたとおり、クリニックのAI導入において最大の障壁は、技術的な問題ではなく情報の非対称性です。
なぜベンダーの言う通りに導入すると失敗するのか
ベンダーは自社製品の販売を目的として活動しています。これは批判ではなく、営利企業として当然の行動原理です。しかしその結果、ベンダーが提供する情報には構造的な偏りが生じます。自社製品の強みは詳細に説明される一方で、弱点や競合製品との比較は十分に提供されません。導入効果のデータは成功事例に偏り、失敗事例は共有されません。
導入補助金の「認定導入支援事業者」についても同様の構造があります。認定事業者は自社が取り扱うツールを提案するインセンティブを持っており、市場全体の中から自院に最適なツールを中立的に選定する動機が働きにくい立場にあります。
また、インターネット上の「AI比較サイト」や「AIおすすめランキング」の多くは、アフィリエイト広告モデルで運営されています。掲載順位やレビューの内容が広告収入に影響される構造では、読者に対する中立的な情報提供は期待しにくいのが実情です。
つまり、クリニック院長がAI導入の判断に使える情報の大半が、売る側の論理で構成されているのです。この構造的な問題を認識したうえで、判断の質を高めるための一つの手段が、第三者による独立した検証・監査です。
第三者AI監査という選択肢
Aixisは、AIツールの購入者側のみから収益を得る完全中立のAI検証・監査組織です。ベンダーからの広告収入、紹介報酬、販売手数料は一切受け取っていません。この収益構造により、ベンダーの利害から完全に独立した立場で、AIツールの性能・コスト・リスクを評価することが可能です。
Aixisが提供するサービスには3つの種類があります。
スポット監査は、導入を検討している特定のAIツール1製品について、ベンダーの主張する性能・効果・費用を独立した視点で検証するサービスです。「ベンダーの営業資料に書いてあることは本当か?」という疑問に、データと根拠に基づいて回答します。
比較選定監査は、複数の候補となるAIツールを横断的に比較し、自院の課題・予算・既存システム環境に最も適した選択肢を特定するサービスです。ベンダー間の公平な比較は、ベンダー自身には不可能であり、第三者だからこそ提供できる価値です。
ガバナンス監査は、すでに導入済みのAIツールについて、運用状況の適切性、コンプライアンスへの準拠状況、費用対効果の持続性を定期的に検証するサービスです。「導入したAIが本当に機能し続けているのか」を外部の目で確認する仕組みとして活用いただけます。
AIツールの導入前に「本当にこの選択で正しいのか」を確認したい方、あるいは導入済みのAIツールの費用対効果に疑問を感じている方は、Aixisの第三者AI検証・監査サービスをご検討ください。
まとめ
クリニックにおけるAI導入は、もはや「すべきかどうか」を議論する段階を超えています。人口動態の変化、医師の働き方改革、診療報酬制度の改定といった構造的な圧力が、好むと好まざるとにかかわらずクリニックにDX対応を迫っています。
しかし、「導入すべきか」から「何を・いつ・どのように導入するか」へと問いが移行した今こそ、冷静な判断が求められます。本記事で示したとおり、AI導入に関する情報源の大半はベンダー側の論理で構成されており、その情報だけを頼りに判断することには構造的なリスクが伴います。
クリニック院長に求められるのは、以下の4つの姿勢です。まず、自院の課題を定量的に把握すること。次に、複数の選択肢を公平に比較すること。そして、小さく始めて効果を検証し続けること。最後に、判断に迷った場合はベンダーから独立した第三者の検証を活用すること。
AIは正しく選び、正しく使えば、クリニック経営の強力な武器になりえます。しかし、間違った選び方をすれば、費用の垂れ流しと現場の混乱を招くだけです。「誰が発信している情報か」を常に意識しながら、データに基づいた合理的な判断を行うことが、AI導入を成功させるための最も確実な方法です。

