「病院にAIを導入すれば、業務が劇的に効率化される」——そんな期待が広がる一方で、実際にAIを導入している医療機関は全体のわずか約2割にとどまっています。
2024年4月に医師の働き方改革が施行され、勤務医の時間外労働に上限規制が設けられました。慢性的な人手不足に加え、労働時間の削減まで求められる病院経営者にとって、AIの導入は「検討すべき選択肢」から「避けて通れない経営課題」へと変わりつつあります。
(出典:厚生労働省 「医師の働き方改革」)
しかし現実には、多くの病院が「費用対効果が分からない」「どのツールが自院に合うか判断できない」という壁に直面し、導入に踏み切れていません。
本記事では、厚生労働省の調査データやPMDA(医薬品医療機器総合機構)の承認情報、日経リサーチの統計調査といった一次情報に基づき、病院におけるAI導入の実態を正確に把握した上で、国内の具体的な導入事例15選を部門別に紹介します。成功事例だけでなく、導入が失敗に終わる典型的なパターンについても踏み込んで解説します。
【データで見る】病院におけるAI導入の最新動向
病院へのAI導入を検討する際、まず押さえておくべきは「日本の医療現場でAIがどの程度普及しているのか」という現状です。メディアではAI医療の華やかな成果が取り上げられがちですが、実態はまだ普及の初期段階にあります。ここでは、公的機関の調査データを基に、導入率・市場規模・制度的背景を整理します。
国内病院のAI導入率:約8割が「いずれも未導入」
日経リサーチが2025年に日経メディカルOnline登録者を対象に実施した「医療情報システム導入調査」によると、AIに関する各種技術について72%の医療機関が「いずれも導入していない」と回答しています。
導入済みの分野で最も回答率が高かったのは「画像診断支援」でしたが、それでもわずか13.3%にとどまりました。
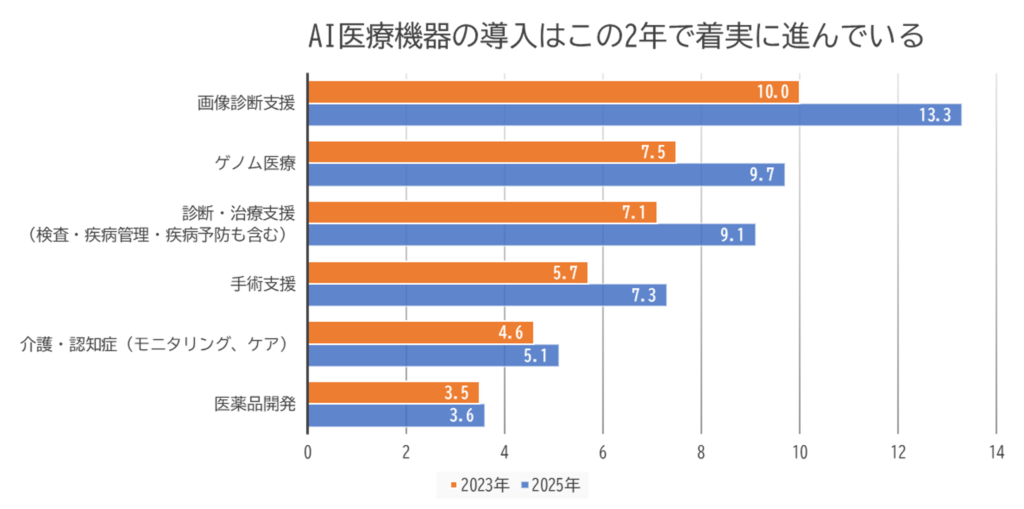
では、なぜ導入が進まないのでしょうか。同調査で最も多かった回答は「費用対効果がわからない」(51%)です。2位の「費用対効果が良くない」(24%)、3位の「AI利用に不安がある」を大きく引き離しており、病院がAI導入を躊躇する最大の理由は、効果の不透明さにあることが分かります。
(出典:日経リサーチ「日経リサーチ 医療情報システム導入調査」2025年実施)
厚生労働科学研究成果データベースに収録された「医療現場における医療AIの導入状況の把握、及び導入に向けた課題の解決策の検討のための研究」(文献番号:202403005A)でも、同様の傾向が確認されています。この調査では、約7万の医療施設に対してWEBアンケートを実施し、240施設から回答を得ています。AI関連機能の利用率は、翻訳が52.0%、転倒検知・見守りが35.5%と比較的高いものの、画像診断やAI問診といった「診断補助AI」の利用率はわずか7〜11%にとどまりました。導入しない理由として最も多かったのは「現状で運営できている」という回答で、費用やタイミングに関する理由がそれに続いています。
(出典:厚生労働科学研究成果データベース「医療現場における医療AIの導入状況の把握、及び導入に向けた課題の解決策の検討のための研究」文献番号202403005A)
これらのデータが示しているのは、AI医療に対する「期待」と「実際の普及率」の間に、依然として大きなギャップが存在するということです。
AI医療機器(SaMD)の承認状況と日米格差
病院で使用されるAI製品の中でも、医療機器として薬機法の規制を受けるものは「プログラム医療機器(SaMD:Software as a Medical Device)」と呼ばれます。PMDAはSaMDの承認審査を担っており、2020年11月に公表された「DASH for SaMD(プログラム医療機器実用化促進パッケージ戦略)」を通じて、承認プロセスの迅速化が進められてきました。
2024年7月には、PMDA内で「プログラム医療機器審査室」が「プログラム医療機器審査部」へ格上げされ、審査体制が強化されています。Chambers and Partnersの2025年報告によると、日本国内でPMDA承認を受けたAI搭載SaMDは約100件に達しています。
一方、米国FDA(食品医薬品局)が承認したAI/ML搭載医療機器は、2025年時点で950件以上です。日本の約100件と比べると、承認数で約10倍の開きがあります。この日米格差は、審査に1年以上かかるケースがあることや、承認後の保険収載(診療報酬への反映)までのプロセスの長さが一因とされています。
(出典:PMDA「プログラム医療機器の承認等情報」、Chambers and Partners「Healthcare: Medical Devices 2025 – Japan」)
医療AI市場の成長予測:2030年に向けた急拡大
課題は多いものの、医療AI市場そのものは急速に拡大しています。
Spherical Insightsのレポートによると、日本のヘルスケアAI市場は2021年の2.65億ドル(約400億円)から、2030年には18.7億ドル(約2,800億円)に達すると予測されています(CAGR 21.7%)。
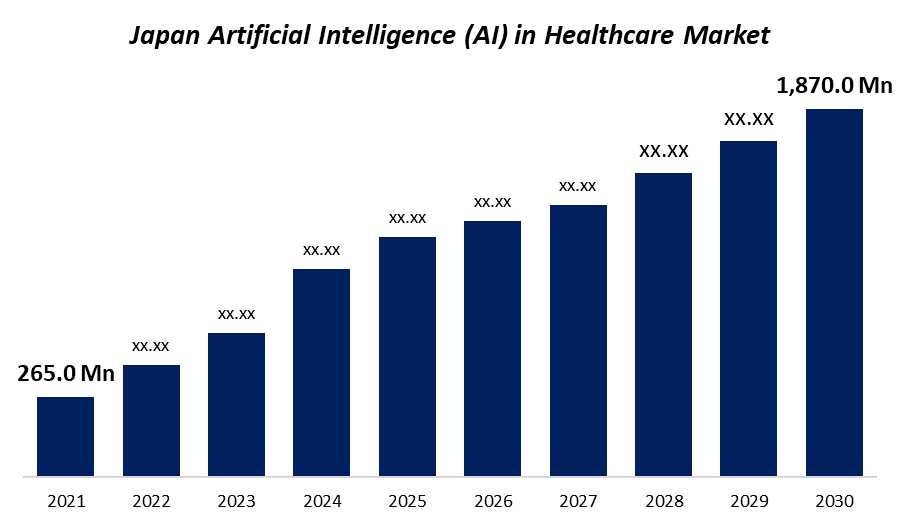
グローバルに目を向けると、Fortune Business Insightsは世界の医療AI市場が2024年の290.1億ドルから2032年に5,041.7億ドル(CAGR 44.0%)に成長すると予測しています。BISリサーチは、AI/ML搭載医療機器に限定した市場でも、2032年に350億ドル(約5.2兆円)を突破すると見込んでいます。
こうした予測は、AI技術の成熟、データ基盤の整備、各国の規制緩和が進むことを前提としたものですが、少なくとも方向性として医療AIが大きな成長市場であることは間違いないでしょう。
(出典:Spherical Insights「Japan AI in Healthcare Market」、Fortune Business Insights「AI in Healthcare Market」、BISリサーチ「AI/ML Medical Devices Market」)
医師の働き方改革とAI:「71%がAIに期待」の意味
2024年4月、医師の働き方改革が本格施行され、勤務医の時間外労働に年間960時間(A水準)という上限規制が設けられました。厚生労働省の「令和4年 医師の勤務実態調査」によると、年960時間を超える時間外労働を行っている医師は全体の21.2%、年1,920時間を超える医師も3.7%存在しており、上限規制の遵守は多くの病院にとって切実な課題です。
しかし、制度施行から半年後にUbie株式会社が実施した調査(2024年9月、病院勤務医対象)では、68.1%の医師が「労働時間が短縮されていない」と回答しました。その理由として最も多かったのは「実施された対策が不十分で効果が見られない」(52.4%)であり、タスクシフトなどの既存施策だけでは限界があることが浮き彫りになっています。
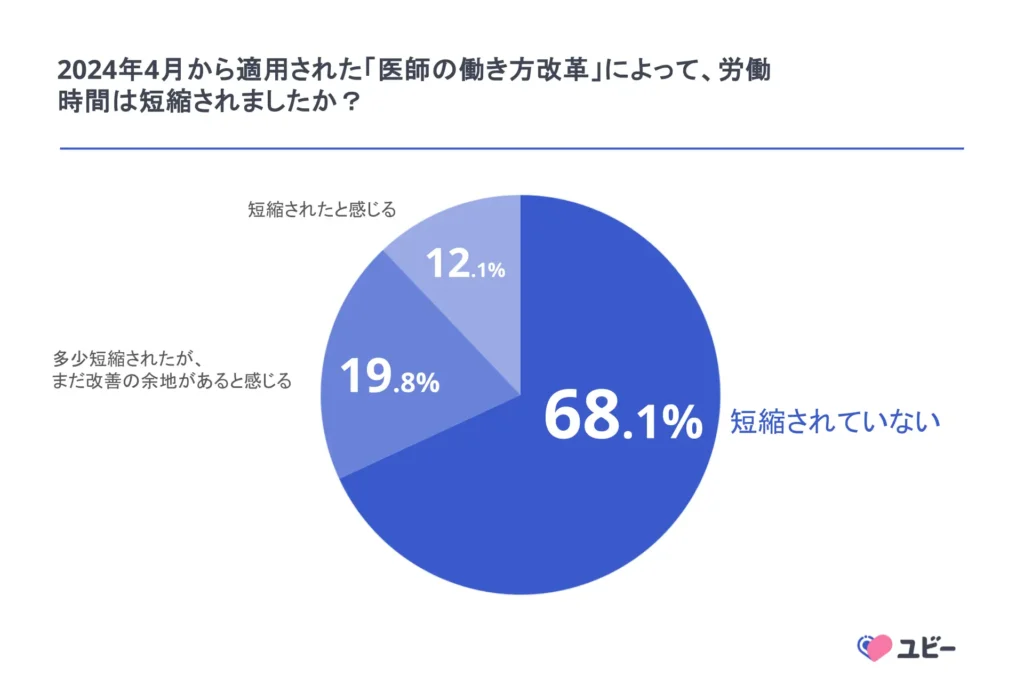
注目すべきは、同調査で71%の医師が「AI技術が医師の働き方改革に効果がある、または効果が見込める」と回答している点です。さらに、業務で生成AIを「活用する予定がある」「活用する予定はないが興味がある」と答えた医師が5割以上に上りました。
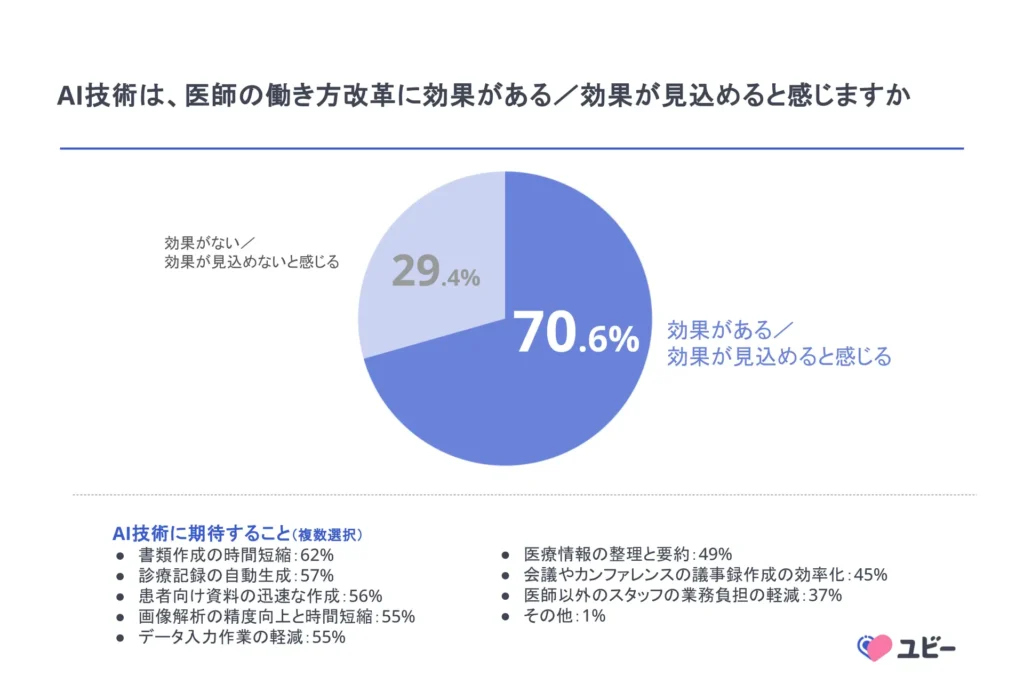
一方で、職場でのDX推進について「全くできていない」「あまりできていない」と回答した医師は51.4%に達しており、「かなりできている」「非常にできている」はわずか2.6%にとどまります。AIへの期待は高いが、現場の準備は整っていない——これが日本の病院におけるAI導入の現在地です。
(出典:Ubie株式会社「医師の働き方改革に関する意識調査」2024年9月、厚生労働省「令和4年 医師の勤務実態について」)
【部門別】病院のAI導入事例15選
ここからは、実際にAIを導入して成果を上げている国内の病院・医療機関の事例を、部門別に15件紹介します。厚生労働省の「保健医療分野AI開発加速コンソーシアム」が定めた重点6領域(画像診断、診断・治療支援、ゲノム医療、医薬品開発、介護・認知症、手術支援)を参考にカテゴリ分けしつつ、病院の現場で特にニーズが高い「事務作業の効率化」や「経営最適化」の領域も含めて整理しています。
各事例には、可能な限り定量的な効果データを付記しています。「AIを導入した」という事実だけでなく、「何がどれだけ改善されたのか」を確認することが、自院への導入検討において最も重要なポイントです。
画像診断支援
画像診断は、医療AIの中で最も早くから実用化が進んだ領域です。CT、MRI、内視鏡、X線などの画像をAIが解析し、病変の検出や見落とし防止を支援します。PMDAが承認したAI搭載SaMDの多くがこの分野に集中しています。
事例1:国立がん研究センター——内視鏡AIで病変発見率98%
国立がん研究センターでは、AIを活用した内視鏡検査システムの研究開発が進められています。AIがリアルタイムで内視鏡映像を解析し、疑わしい病変を自動検出してモニター上に表示することで、医師の見落としを防止します。研究段階では病変発見率98%という高い精度が報告されており、特に微小な早期がんの発見において、医師の経験年数によるばらつきを補う効果が期待されています。
(出典:国立がん研究センター研究報告)
事例2:東京慈恵医科大学付属病院——AI搭載CTで検査効率化
東京慈恵医科大学付属病院では、AI機能を搭載したCTスキャナーを導入しています。AIによるノイズ低減技術や画像再構成の高速化により、撮影時間の短縮と画質の向上を同時に実現しました。放射線科医の読影業務における負担軽減にもつながっており、大量の画像を扱う大規模病院にとって有効な事例です。
(出典:東京慈恵医科大学付属病院プレスリリース)
事例3:東京大学医学部附属病院——心電図AIで心疾患を早期検知
東京大学医学部附属病院では、心電図データを解析して心疾患の兆候を検知するAIの開発が行われています。膨大な過去の心電図データを学習したAIが、通常の読影では見逃されやすい微細な異常パターンを検出することで、心疾患の早期発見と予防的な介入を可能にする取り組みです。
(出典:東京大学医学部附属病院研究報告)
問診・診断支援
AI問診は、患者がスマートフォンやタブレットで症状を入力すると、AIが情報を整理してカルテ用の文章を自動生成するシステムです。医師や看護師の問診業務を大幅に効率化できるため、規模を問わず導入しやすい領域として注目されています。
事例4:石巻赤十字病院——AI問診で1回あたり3分の時間短縮
日本赤十字社の石巻赤十字病院では、AI問診ツール「Ubie」を導入しました。カルテの記入作業や患者への問診をAIが自動化することで、医師や看護師の負担が軽減されています。導入効果として、1回の診察あたり3分の作業時間短縮が報告されました。1日に数十人の患者を診る外来では、この3分の積み重ねが大きな業務効率化につながります。
(出典:石巻赤十字病院プレスリリース)
事例5:渡部クリニック(神奈川県)——待ち時間を10分から3分に短縮
神奈川県の渡部クリニックでは、来院前にスマートフォンで症状や既往歴を入力できるAI問診システムを導入しています。AIが入力情報をもとに診療用カルテを自動生成するため、受付から診察までの流れが大幅にスムーズになりました。その結果、平均待ち時間が従来の10分から3分に短縮(約1/3)されています。待ち時間の削減は患者満足度の向上にも直結しており、小規模クリニックにおけるAI活用の好事例です。
(出典:渡部クリニック公式情報)
事例6:相澤病院——デジタル問診票で月120時間の業務短縮
長野県松本市の相澤病院(社会医療法人慈泉会)では、入院時の問診にAIを活用した「デジタル問診票」を導入しました。タブレット上で問診票を記入する仕組みにより、紙の問診票からの転記作業が不要になり、スタッフの労働時間が合計で月120時間短縮される見込みです。紙や筆記用具のコスト削減も副次的な効果として報告されています。
(出典:社会医療法人慈泉会「入院時の問診に、人工知能を用いたデジタル問診票の利用を開始」プレスリリース)
事例7:大阪国際がんセンター——生成AIアバターによる問診支援
大阪国際がんセンターでは、日本IBMのWatsonx基盤上で構築された生成AIを活用し、医師の姿をしたアバター(バーチャルキャラクター)が患者の問診を行うシステムの実証試験が進められています。各学会の診療ガイドラインを学習させることで医療的に正確な受け答えを生成でき、来院前にWEB上でアバターと会話しながら問診を完了させることを目指しています。収集した情報はデータベース化され、新たな治療法の開発にも活用される計画です。
(出典:大阪国際がんセンター公式発表)
医療文書・事務作業の効率化
医師の業務時間のうち、実は大きな割合を占めているのが紹介状、退院サマリー、診断書などの文書作成です。生成AIの登場により、この領域でのAI活用が急速に進んでいます。
事例8:東北大学病院——生成AIで医療文書の作成時間を約50%削減
東北大学病院では、生成AIを活用した医療文書作成支援の取り組みが進められています。診療情報をもとにAIが文書の草案を自動生成し、医師がそれを確認・修正するワークフローに変更したことで、文書作成にかかる時間が約50%削減されました。紹介状や退院サマリーの作成は、多くの勤務医にとって時間外労働の大きな要因となっており、この領域でのAI活用は働き方改革への直接的な貢献が期待されます。
(出典:東北大学病院プレスリリース)
事例9:恵寿総合病院——AIによる看護サマリ自動作成
石川県七尾市の恵寿総合病院では、AIを活用して看護サマリ(看護要約)の作成を効率化しています。入院中の看護記録をAIが要約し、退院時の看護サマリの草案を自動生成する仕組みです。看護師が手作業で作成していた文書業務が大幅に簡素化され、患者ケアに充てられる時間の確保につながっています。
(出典:恵寿総合病院公式情報)
事例10:HITO病院(愛媛県)——Microsoft Copilot/Teamsで院内DXを推進
愛媛県四国中央市の社会医療法人石川記念会HITO病院(228床の二次救急病院)は、Microsoft TeamsとCopilotを活用した生成AI導入の先進事例としてMicrosoft Japanのケーススタディに取り上げられています。院内の情報共有にTeamsを活用し、Copilotによる会議要約や文書作成支援を導入することで、事務スタッフの業務効率化を実現しています。同院では、事務スタッフや若手医療職など「専門性がそこまで高くない業務領域」を入り口にAI活用を段階的に進めるアプローチを取っており、地方の中規模病院における現実的な導入モデルとして参考になります。
(出典:Microsoft Japan「HITO病院における生成AI活用事例」2024年8月)
創薬・ゲノム医療
患者一人ひとりの遺伝子情報に基づく個別化医療(プレシジョン・メディシン)や、新薬開発の効率化は、AIが最もインパクトを発揮する領域の一つです。
事例11:NEC・理化学研究所・日本医科大学(共同研究)——再発予測精度を10%向上
NEC、理化学研究所、日本医科大学の3者は共同で、複数の検査データを統合的に解析する「マルチモーダルAI」を開発しました。従来の医療AIが単一の検査データのみを対象としていたのに対し、このシステムは画像、遺伝子、臨床データなど多角的な情報を横断的に解析します。前立腺がんを対象とした実験では、手術後5年の再発予測精度が既存手法に比べて約10%向上したことが報告されています。
事例12:中外製薬×NTTデータ——治験文書の作成時間を最大60%短縮
中外製薬はNTTデータと協力し、治験に関わる各種文書を自動生成するAIを開発・実証しました。治験には投薬実験だけでなく膨大な書類作成が必要であり、新薬開発の所要期間を長引かせる一因となっていました。AI導入の結果、同意説明文書の作成時間が約60%短縮、症例報告書の作成時間が約40%短縮されるなど、特定の書類で大きな効果が確認されています。
(出典:中外製薬・NTTデータ「AI技術を活用した治験効率化ソリューションの実証を完了」プレスリリース)
患者モニタリング・健康管理
予防医療や健康管理の領域では、健康診断データやウェアラブルデバイスからの情報をAIが分析し、将来の疾病リスクを予測する取り組みが進んでいます。
事例13:東京ミッドタウンクリニック——AIで疾病リスクを数値化
東京ミッドタウンクリニックでは、健康診断で取得したデータをAIが分析し、各受診者の疾病リスクをスコアとして可視化するシステムを導入しています。数値として健康リスクが示されることで、受診者自身の健康意識の向上が期待でき、生活習慣の改善につながる予防的な医療アプローチを実現しています。
(出典:東京ミッドタウンクリニック公式情報)
経営・オペレーション最適化
病院経営の視点からは、診療報酬の算定漏れ防止や、電子カルテへのAI統合による業務効率化が注目されています。
事例14:順天堂大学——診療報酬算定業務のAI効率化
順天堂大学では、診療報酬の算定業務を効率化するAIの開発に取り組んでいます。診療報酬制度は極めて複雑であり、算定ルールの見落としによる請求漏れ(取りこぼし)は病院経営に直接的な影響を与えます。AIが電子カルテの情報を解析し、適切な算定コードを提案することで、算定精度の向上と事務スタッフの負担軽減を目指す取り組みです。
(出典:順天堂大学プレスリリース)
事例15:NEC「MegaOak/iS」——生成AI搭載の電子カルテ
NECは2024年4月、生成AI機能を搭載した電子カルテ「MegaOak/iS(メガオーク アイエス)」をリリースしました。電子カルテに記載された診療情報をもとに、診療情報提供書(紹介状)や退院時サマリーの文章案を自動生成する機能を備えています。将来的には「MegaOak/iS」以外の電子カルテを導入している医療機関でも利用可能にする予定とされており、医療文書の作成支援を広く提供する方向性が示されています。
(出典:NEC公式製品発表)
病院へのAI導入が失敗する5つのパターン
ここまで成功事例を紹介してきましたが、AI導入は万能ではありません。実際には「導入したが定着しなかった」「期待した効果が出なかった」というケースも少なくありません。冒頭で紹介した厚労省データや日経リサーチの調査結果から浮かび上がる、典型的な失敗パターンを5つ整理します。
パターン1:「費用対効果がわからない」まま導入してしまう
日経リサーチ調査でAI未導入理由の1位だった「費用対効果がわからない」(51%)——この状態を解消しないまま導入に踏み切ると、導入後に「思ったほど効果が出ない」「経営層から投資回収を問われて継続できない」という事態に陥りやすくなります。
AIツールの費用対効果は、ベンダーが提示するデモ環境と実際の臨床現場とで大きく異なることがあります。事前に自院のデータで検証する、あるいは第三者の視点で評価を行うことが、この失敗を防ぐ鍵になります。
AI導入の費用対効果については、こちらの記事でも詳しく解説しています。
パターン2:現場の運用体制を整えずに導入する
Ubieの調査で、DX推進が「全くできていない」「あまりできていない」と回答した医師が51.4%に達していたように、多くの病院ではデジタルツールを活用する土壌がまだ十分に整っていません。AIツールは導入して終わりではなく、現場のスタッフが日常業務の中で継続的に使いこなしてはじめて効果を発揮します。
操作研修の実施、マニュアルの整備、質問しやすいサポート体制の構築なしにAIを導入しても、次第に使われなくなる「形骸化」のリスクが高くなります。
パターン3:病院規模に合わないツールを選定する
日経リサーチの調査が示した通り、大学病院のAI導入率(画像診断24.1%)と医院・診療所の未導入率(94.3%)の間には圧倒的な格差があります。大規模病院向けに設計されたAIシステムは、データ量や院内のIT体制を前提としており、中小規模の病院やクリニックにそのまま適用しても効果が出ないことがあります。
逆に、小規模向けに設計されたAI問診ツールが大規模病院の複雑な診療フローに対応できないケースもあります。自院の規模、診療科の特性、既存のシステム環境を考慮した上で、適切なツールを選定する必要があります。
パターン4:ベンダーの営業資料だけで判断する
厚労省の調査で、診断補助AIの実際の利用率がわずか7〜11%にとどまっている現実は、「製品としては存在するが、現場で活用されていない」ケースが相当数あることを示唆しています。
AIツールのベンダーは、自社製品に有利な条件下で測定された精度や効果データを提示する傾向があります。特定のデータセットで98%の精度が出ていても、自院の患者層や撮影機器で同じ精度が出るとは限りません。製品選定の際は、ベンダーから独立した立場での性能検証や、同規模の病院での導入実績を確認することが重要です。
パターン5:制度や薬機法への理解が不十分
AI搭載SaMDは薬機法の規制対象であり、PMDA承認を受けていない製品を診断補助に使用することには法的リスクが伴います。また、承認を受けた製品であっても、保険収載されていなければ費用の全額が病院負担になります。
さらに、日本のAI搭載SaMD承認数は約100件と、米国の950件超に比べて選択肢が限られています。海外で実績のあるAI製品でも、国内では未承認というケースは珍しくありません。導入を検討する際は、対象製品の薬機法上のステータスと保険適用の有無を必ず確認しましょう。
病院がAI導入を成功させるための7ステップ
失敗パターンを踏まえた上で、病院がAI導入を成功に導くための実践的なステップを整理します。
ステップ1:現状の課題を定量化する
「業務が忙しい」という漠然とした課題認識ではなく、「外来問診に1人あたり平均何分かかっているか」「紹介状の作成に月何時間費やしているか」など、数値で現状を把握することが出発点です。この定量データがなければ、導入後の効果測定もできません。
ステップ2:自院の規模・診療科に合ったAIツールを選定する
前述の通り、病院の規模や診療科によって最適なAIツールは異なります。まずは自院の課題に直結する領域(問診効率化、画像診断支援、文書作成支援など)に絞り、導入実績のあるツールをリストアップしましょう。
AI導入の費用相場については、こちらの記事でも詳しく解説しています。
ステップ3:費用対効果を事前にシミュレーションする
導入コスト(初期費用+月額利用料)に対して、削減できる人件費、時間、エラー率などを具体的に試算します。ベンダーの提示するROI(投資利益率)データだけでなく、自院の条件に当てはめた現実的な試算が必要です。
ステップ4:PoC(概念実証)で小さく始める
いきなり全科・全部門に導入するのではなく、特定の部門や一定期間に限定したPoC(Proof of Concept)を実施し、実際の効果とオペレーション上の課題を確認します。PoCの段階で「期待した効果が出ない」と分かれば、大規模投資を回避できます。
ステップ5:第三者による客観的な性能検証を行う
ベンダーが提供するデータはあくまでも自社測定の結果であり、自院の環境で同じ結果が得られるとは限りません。AIツールの精度、処理速度、ユーザビリティなどを、ベンダーとは独立した第三者の立場で検証することで、客観的な判断材料を得ることができます。
ステップ6:現場への研修と運用体制を整備する
AIツールの操作方法だけでなく、「どの場面で使うのか」「AIの出力をどう扱うのか(最終判断は医師が行う)」といった運用ルールを明確にし、現場スタッフに周知します。HITO病院の事例のように、専門性が高くない業務領域から段階的に展開するアプローチも有効です。
ステップ7:導入後の効果測定とPDCAを回す
導入後は、ステップ1で設定した定量指標に基づいて定期的に効果を測定します。「問診時間が何分短縮されたか」「文書作成にかかる時間がどう変わったか」を数値で把握し、問題があれば設定や運用方法を修正していきます。継続的なチューニングこそが、AI活用の成果を最大化する最も重要なプロセスです。
病院のAI導入に使える補助金・支援制度
AI導入には相応のコストがかかりますが、複数の公的支援制度を活用することで負担を軽減できる可能性があります。主な制度を紹介します。
デジタル化・AI導入補助金(中小企業庁)は、中小規模の医療機関がITツールを導入する際に活用できる代表的な補助金です。対象となるAI問診システムや電子カルテ関連ツールであれば、導入費用の一部が補助されます。
デジタル化・AI導入補助金での採択率を上げる方法については、こちらの記事で詳しく解説しています。
ものづくり・商業・サービス生産性向上促進補助金は、新たなサービス開発や生産プロセスの改善に対する設備投資を支援する制度で、AI搭載機器の導入にも活用できるケースがあります。
また、厚生労働省が推進する医療機関の勤務環境改善支援事業では、医師の働き方改革に関連する設備投資への助成が行われており、AI導入がこの文脈に該当する場合があります。各都道府県が独自に実施している医療DX支援事業も、地域によっては活用可能です。
補助金の対象要件や申請期間は年度ごとに変わるため、最新情報は各制度の公式サイトで確認してください。
AI導入の最大の壁を越えるために——「第三者検証」という選択肢
本記事で見てきたデータは、一つの事実を浮き彫りにしています。
病院のAI導入が進まない最大の理由は、「費用対効果がわからない」ことである。
日経リサーチ調査で51%がこれを未導入理由に挙げ、厚労省調査でも「現状で運営できている(=AIの価値が実感できない)」がトップ回答でした。Ubie調査では71%の医師がAIに期待を寄せているにもかかわらず、DX推進が進んでいる病院はわずか2.6%に過ぎません。
この「期待と実行のギャップ」を埋めるために必要なのは、ベンダーでも、コンサルティング会社でもなく、AIツールの性能と費用対効果を、導入前に客観的に検証する仕組みです。
ベンダーの営業資料は自社に有利な条件で作成されており、コンサルティング会社は特定のベンダーとの利害関係を持っている場合があります。病院が本当に求めているのは、どこにも偏らない「第三者の目」による冷静な評価です。
Aixisは、AIツールの性能検証・比較評価を、ベンダーから完全に独立した第三者の立場で実施する独立系AI検証機関です。「このAIツールは自院の診療環境で本当に効果を発揮するのか」「複数の候補ツールのうち、どれが最も費用対効果が高いのか」——こうした問いに対して、客観的なデータに基づく判断材料を提供します。
AI導入で失敗しないための第一歩は、正しい情報に基づいた意思決定です。
本記事に掲載した情報は2026年2月時点のものです。PMDA承認品目数や補助金制度の詳細は随時更新されるため、最新情報は各公式サイトでご確認ください。
本記事の執筆にあたり、以下の一次情報源を参照しました
- 厚生労働科学研究成果データベース「医療現場における医療AIの導入状況の把握、及び導入に向けた課題の解決策の検討のための研究」(文献番号:202403005A)
- 日経リサーチ「医療情報システム導入調査」(2025年実施)
- PMDA「プログラム医療機器の承認等情報」
- 厚生労働省「DASH for SaMD」「保健医療分野AI開発加速コンソーシアム」
- Ubie株式会社「医師の働き方改革に関する意識調査」(2024年9月)
- 厚生労働省「令和4年 医師の勤務実態について」
- Chambers and Partners「Healthcare: Medical Devices 2025 – Japan」
- Spherical Insights, Fortune Business Insights, BISリサーチ(市場規模予測)
- 日本医療政策機構「生成AIの医療応用に関する世論調査」(2023年12月)

